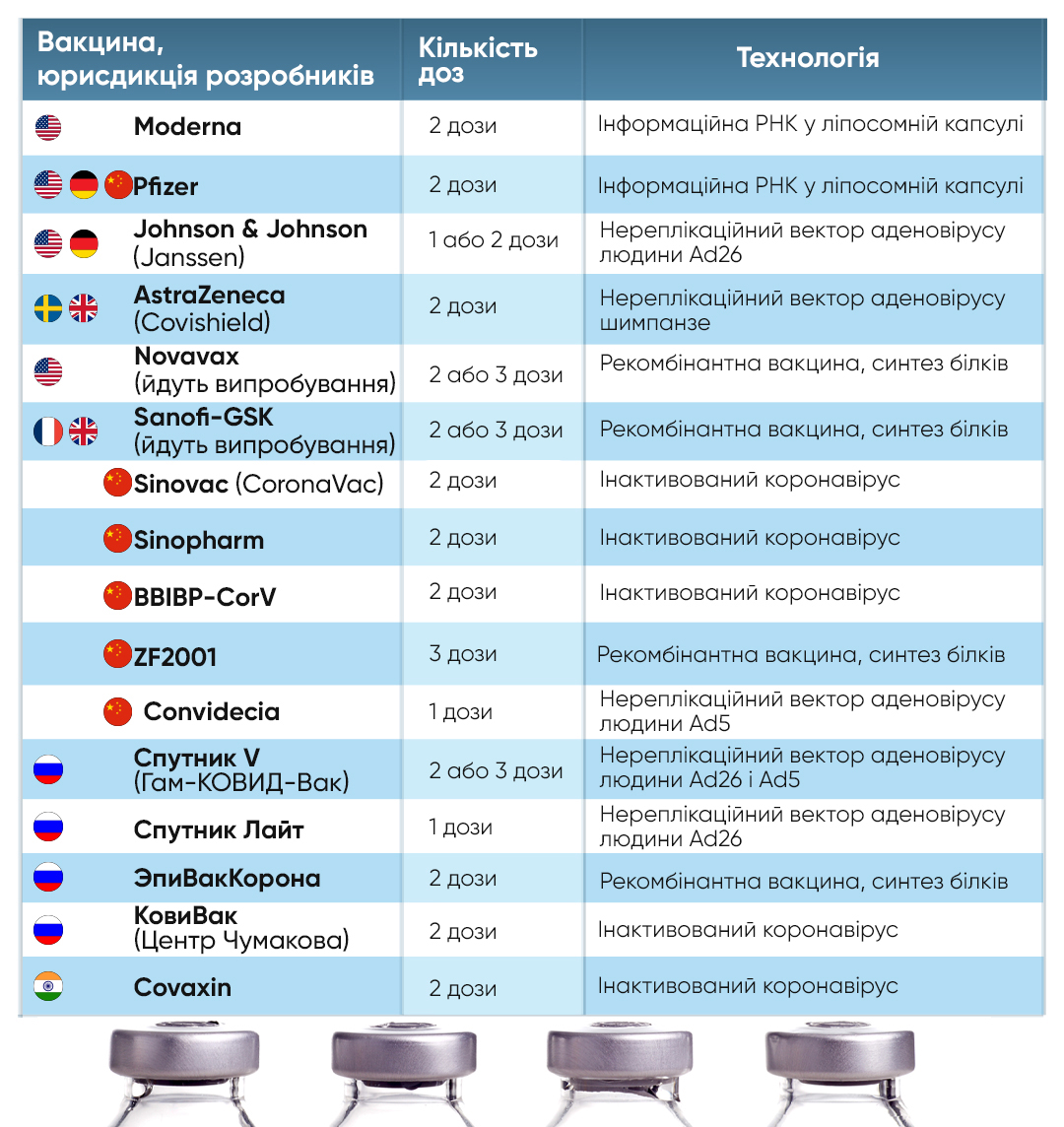
Понад 200 вакцин від коронавірусу розробили у світі від початку пандемії COVID-19. На третьому етапі клінічних досліджень з цих препаратів перебувають лише 10, але жоден не пройшов останнього етапу.
Pfizer, AstraZeneca, Johnson & Johnson, SinoVac – чи є між ними різниця? Розглянемо властивості й особливості чотирьох основних типів, до яких належать зареєстровані вакцини від коронавірусу SARS-CoV-2.
РНК-вакцини (мРНК)
- Moderna.
- Pfizer (офіційно вона називається Comirnaty).
На Всесвітньому конгресі вакцин 6 травня 2021 року Moderna названа кращою на сьогодні вакциною від COVID-19. Головна причина: у неї поки не виявили побічні ефекти. Крім того, препарат Moderna можна до одного місяця тримати при температурі до + 8°С, тобто у простих холодильниках. Наприклад, «Спутник V» має зберігатися при -20°, а Pfizer взагалі при -70°. А вакцина Pfizer – єдина, схвалена (в одній з країн) не тільки для дорослих, а й для підлітків від 12 років.
Для створення мРНК-вакцин не використовують сам вірус, використовують знання його генома. Невеликий фрагмент цього генома відтворюють штучним синтезом «у пробірці» – його носієм і є «інформаційна РНК». Зазвичай для вакцини синтезують фрагмент із кодом створення тих поверхневих білків коронавірусу, за допомогою яких він проникає в клітину. Синтезовану мРНК загортають в жирову оболонку – ліпосому – яка при вакцинній ін’єкції забезпечує доставку цієї РНК до клітин нашого організму.
Читайте також: Чи можна повторно заразитися СOVID-19: нові штами, хвороба після вакцини і клітинний імунітет
А далі все відбувається як зі справжнім вірусом: мРНК реагує з генетичним механізмом нашої клітини, перебудовує її на виробництво й копіювання тих білків, чий код мРНК привнесла. Створені білки виходять на поверхню клітини – і там імунна система нашого організму розпізнає їх як патоген, починає на них реагувати, навчатися і знищувати. У процесі цієї реакції й виробляються антитіла та клітинна імунна відповідь на ці білки.
Коли ж в організм «постукає» справжній коронавірус, імунна система миттєво зреагує на нього. Адже його поверхневі білки – точно ті ж, з якими мРНК-вакцина вже ознайомила імунітет.
Векторні нереплікаційні вакцини
- AstraZeneca (Oxford, офіційно Covishield або AZD1222).
- Johnson&Johnson (офіційно Janssen).
- Convidеcіa (Ad5-n-CoV, CanSinoBiologics).
- Спутник V (офіційно Гам-КОВИД-Вак).
- Спутник Лайт.
Відразу скажемо, що вакцини від SARS-СoV-2, які розраховані на одну ін’єкцію – це тільки векторні нереплікаційні вакцини – Johnson&Johnson, Convidеcіa і Спутник Лайт. Решта наявних на кінець весни-2021 вакцин розраховані на дві дози, а в одиничних випадках і на три.
Нереплікаційні векторні вакцини зазвичай засновані на іншому вірусі – найчастіше аденовірусі, іноді вірусі парагрипу, грипу та інших захворювань.
У вакцин від COVID-19 Johnson&Johnson і Спутник Лайт береться аденовірус людини Ad26. У Convideсіa – Ad5. У Спутник V – Ad26 разом з Ad5 в одній дозі. У AstraZeneca – аденовірус шимпанзе.
У геномі такого вірусу створюються генетичні модифікації – пропуски амінокислот (вони називаються делеції), через які вірус виходить неповноцінним – нездатним до реплікації (розмноження). Це й є нереплікаційний вірусний вектор. Сенс введення в організм такого вектора полягає в тому, що у цих вірусів є точно ті ж поверхневі білки для проникнення в клітини, що й у пандемічного коровавірусу.
Переваги векторних нереплікаційних вакцин у тому, що в багатьох лабораторій світу вже в перші місяці пандемії був давній значний досвід виробництва аденовірусних векторів – і, що важливо, у великих кількостях.
Крім того, тут немає необхідності мати справу з живим SARS-CoV-2 під час виробництва. Це ж справедливо і для мРНК-вакцин, і для рекомбінантних білкових вакцин.
Читайте також: Зниження весняного імунітету і ризик захворіти на COVID-19
Недолік векторних вакцин – те, що у деяких людей генетично модифіковані віруси уражаються вже існуючим імунітетом до недавно перенесеної аденовірусної інфекції. Звісно, у таких людей є вже власний імунітет проти спайкового білка коронавірусу – але дуже слабкий і швидко минаючий (вакцина, введена внутрішньом’язово, «не вбита» тут же імунною системою, дає сильніший і набагато довший імунітет порівняно з органічною легко перенесеною інфекційною застудою).
Другий недолік, загальний для векторних нереплікаційних і інактивованих вакцин – віруси, які не розмножуються у наших клітинах, можуть бути знищені сильним імунітетом занадто швидко, без вироблення нейтралізуючих антитіл.
Ще один недолік – в одиничних випадках клітинний імунітет надто потужно реагує на вірусний вектор (можливо, імунна система, розпізнавши, що це не рядовий вірус, а генетично модифікований, іноді чомусь «з переляку» дає збій – і починає «трощити» зовсім уже нещадно). При такому збої, надпотужній імунній відповіді, деякі клітини імунної системи здатні пошкодити стінки кровоносних судин. Кровоносна система відповідає створенням тромбів і підвищенням згортання; все це може привести до тромбозу, потім і до тромбоемболії – закупорці кровоносних судин згустками з високою ймовірністю смерті.
Читайте також: Епідеміологи всього світу вважають, що 2021 рік може бути ускладнений виникненням подвійної пандемії
Так, у ході вакцинації препаратами AstraZeneca і Johnson & Johnson навесні 2021 року сталося вже декілька смертей через тромбози – найчастіше, тромбоемболію синусів (венозних порожнин) твердих оболонок головного мозку. І це змусило в багатьох країнах тимчасово обмежити або скасувати використання вакцин AstraZeneca і Johnson & Johnson.
Втім, експерти відзначають, що тромбози з тієї ж малої частотою (тисячні частки відсотка від загального числа вакцинованих) виникають і при прийомі низки ліків – однак ці ліки ніхто не збирається обмежувати або забороняти. Невеликий ризик аутоімунного смертельного ураження при вакцинації однозначно є – але ризик без вакцини померти від СOVID-19 на три порядки реальніший.
Вакцини з інактивованого коронавірусу SARS-CoV-2
- Sinovac (CoronaVac).
- Sinopharm.
- Covaxin.
- BBIBP-CorV.
- КовіВак (Центр Чумакова).
Інактивовані вакцини отримують шляхом інфікування «у пробірці» вірусом SARS-CoV-2 живих клітин. Зазвичай це клітини Vero – лінія живих клітин, яка використовується у всьому світі для таких робіт, вона була отримана в 1962 році з епітелію нирки африканської зеленої мавпи і відтоді масово відтворюється.
Заражені клітини виробляють копії вірусу, які після виходу з клітини «вбиваються» (звідси друга назва інактивованих вакцин – «вбита вакцина», killed vaccine) високою температурою або отрутою формальдегідом. «Убиваються» віруси «не до кінця»: лише деякі вірусні білки руйнуються, уражається РНК відтворення вірусів – але білки оболонки і деякі білки ядра вірусу залишаються. Ось ці інактивовані віруси і вводять в організм для вироблення імунітету.
Перший і другий недоліки цієї технології: оскільки віруси з такої вакцини в організмі не відтворюються, то, як і в разі векторних нереплікаційних вакцин, потрібні дуже великі дози і багаторазове повторне їх введення (кілька турів вакцинації), щоби забезпечити належне вироблення імунітету.
Читайте також: Дослідження противірусної активності діючої речовини протефлазід щодо коронавірусів, включаючи SARS-CoV-2
Більше того, тут потрібне введення до складу вакцини ад’ювантів – мінерального й органічного «сміття» на кшталт гідроксиду алюмінію, хлористого кальцію, ослаблених штамів інших патогенів. Ад’юванти абсорбують на собі віруси, аби зібрати їх побільше в одному місці і тривалий час тримати в організмі. Всім цим імітується локальне вірусне навантаження і посилюється захоплення вірусів клітинами клітинного імунітету – це стимулює імунітет усе-таки навчитися розпізнавати ці віруси.
Якщо цього не робити, імунітет швидко вловлює «вбитість» вірусу і сильно «економить свої сили» на його нейтралізацію. Без ад’ювантів такі віруси розлітаються «поодинці», поглинаються клітинами клітинного імунітету «на ходу», «однією лівою», майже не помічаючи того – практично без «навчання» і створення антитіл.
Третя вада протилежна першим двом: неналежна інактивація може призвести до збереження цілості вірусів. Тоді вакцинація спричинить власне СOVID-19. Те ж станеться і з працівниками лабораторії, де створюється така вакцина, при недотриманні техніки біобезпеки.
Перевага: інактивовані вакцини, на відміну від векторних, не мають генетичних модифікацій і не здатні викликати сильну імунну відповідь – тобто не мають побічних ефектів у вигляді аутоімунного ураження.
Рекомбінантні білкові (пептидні) вакцини (subunit vaccine)
Приклади пептидних вакцин:
- Sanofi–GlaxoSmithKline.
- Novavax.
- ЕпіВакКорона.
- ZF2001.
Їх технологію пояснити найпростіше: у організм вводиться штучне з’єднання з окремих груп білків, наявних у коронавірусу в різних його ділянках. Білки синтезуються штучно.
На противагу трьом попереднім видам вакцин тут немає ані генної інженерії, ані мікробіологічної (вірусологічної). Є тільки біохімічний синтез.
Головна проблема: білки це не просто послідовність амінокислот з пептидними містками (все це становить первинну структуру білка). У них складна просторова «закрученість», що виникає самостійно (бо між молекулами спрацьовують тонкі біохімічні та біофізичні зв’язки) і має три стадії (вторинна, третинна і четвертинна структури білка). На цих рівнях між «витками» і «кінцями» ланцюжка амінокислот виникають ще й нові водневі містки, гідрофобні та інші зв’язки.
На даному етапі розвитку біохімії практично неможливо синтезувати білки, які згорнуться в потрібні просторові структури – щоби отримати фрагмент, ідентичний фрагменту вірусу, який розпізнається антитілами (епітоп).
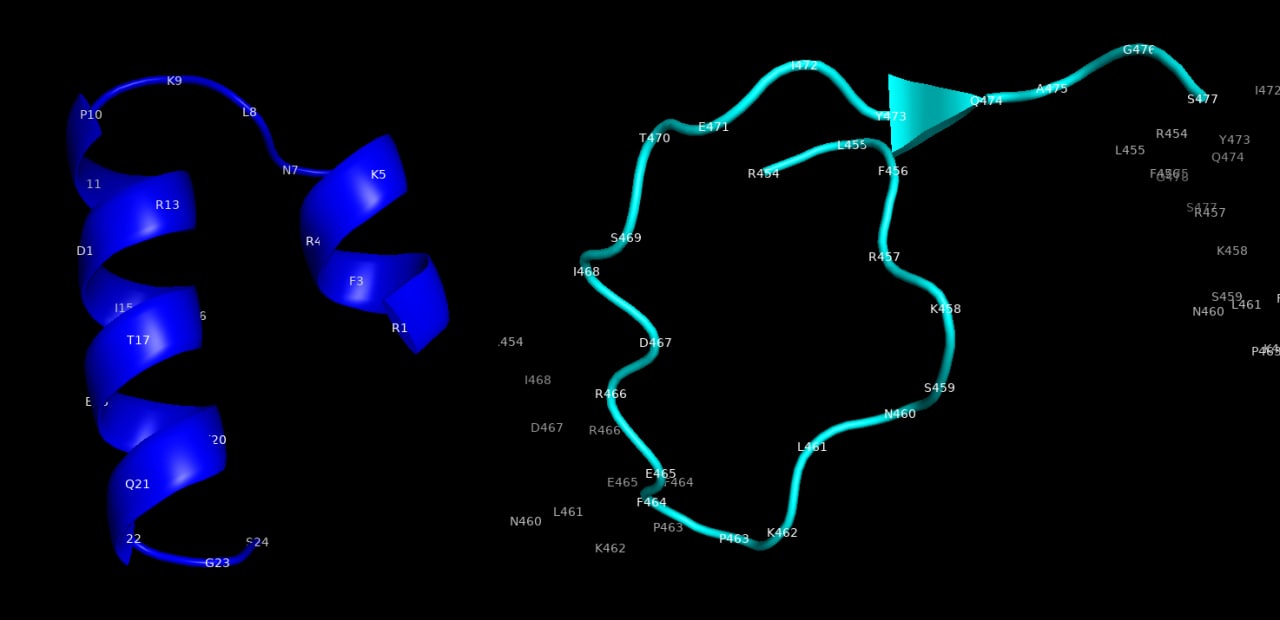
Так, російським ученим, які створили вакцину ЕпіВакКорона, схоже, це не вдалося:
Зліва – білок вакцини ЕпіВакКорона: «закрутити» ці амінокислоти у російських біохіміків вийшло тільки так. Праворуч – та ж послідовність амінокислот у білку реального коронавірусу. Зображення: epivakorona.com
Чи виникнуть нейтралізуючі антитіла і клітинний імунітет до цього вірусу після знайомства імунітету зі штучно створеними білками з тих же амінокислот, але закрученими трохи інакше?
Імунологія відповіді не дає. Хоча сумніви в ефективності пептидних вакцин (від інших вірусів) висловлюються вже давно, а результати багаторічних спостережень за ними були загадково суперечливі.
Сподіваємося, практика введення пептидних вакцин від СOVID-19, нарешті, прояснить в найближчі місяці це проблемне питання імунології.
Олег Кочевих